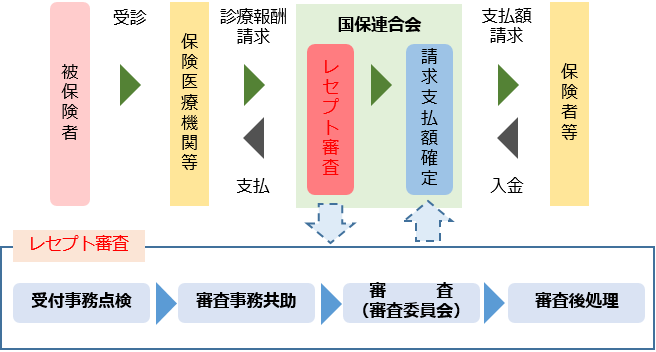
診療報酬審査・請求支払の流れ
診療報酬の審査は国保連合会に設置された「国民健康保険診療報酬審査委員会」が行っています。保険医療機関等から提出されるレセプトは電子化が進んでおり、レセプトの受付から審査委員会の審査、医療機関等への支払いに係る事務についてコンピュータシステムが活用されています。
本会では、電子レセプトの審査を画面上で行い、請求内容に誤りがないかをシステム的にチェックすることができる画面審査・審査事務共助支援システムを開発し、効率的で公平・公正な審査の実施を支援しています。
※レセプトの審査は、国保連合会に設置する保険医及び保険薬剤師を代表する委員、保険者を代表する委員及び公益を代表する委員で構成する国民健康保険診療報酬審査委員会において実施しており、国保以外に後期高齢者医療広域連合の委託を受けて、後期高齢者医療に係るレセプトについても審査を行っています。
国民健康保険診療報酬特別審査の実施
国保連合会に請求された医科レセプトのうち1件あたりの点数が入院38万点(特定機能病院及び臨床研究中核病院にあっては35万点、心・脈管に係る手術を含むものは70万点)以上のもの、特定の移植術を含むもの、歯科レセプトは20万点以上のものについて、国民健康保険診療報酬特別審査委員会を設置し、審査を行っています。
| ①医科 |
・入院に係るレセプトのうち38万点(特定機能病院及び臨床研究中核病院にあっては35万点、心・脈管に係る手術を含む診療分については70万点)以上のレセプト ・同種死体肺移植術、生体部分肺移植術、同種心移植術、同種心肺移植術、生体部分肝移植術及び同種死体肝移植術に係る手術を含むレセプト |
|---|---|
| ②歯科 | 20万点以上 |
特別審査の目的
医療の高度化、専門化及び請求内容の複雑多様化に対して、審査の適正化を図るため、国保連合会が審査の委託を受けたレセプトのうち、極めて高額なものについては本会に特別審査委員会を設置し、高度専門医療等の見識を有する委員により全国統一的に審査を行っています。
お問い合わせ
審査部
〒100-0014 東京都千代田区永田町1丁目11番30号
電話:03-6273-3211

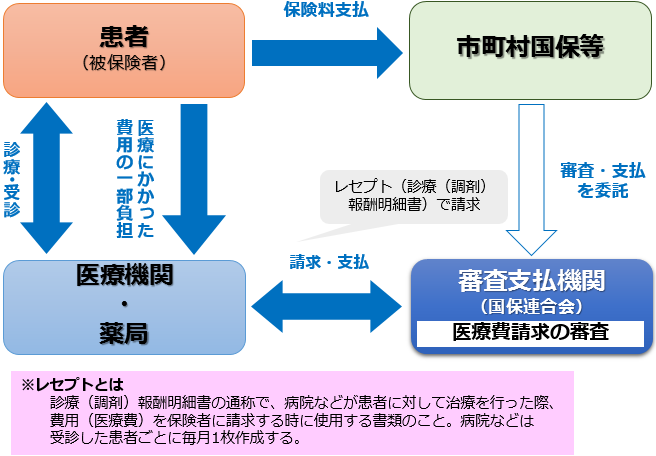
私たちが病気やけがで保険医療機関(病院、薬局等)に行ったとき、窓口でマイナ保険証や資格確認書を提示して、治療に掛かった費用の一部(年齢などによって割合は異なります)を支払います。
保険医療機関は、残りの治療費用(医療費)について、保険者(国民健康保険(国保)に加入している方の場合は、市区町村または国保組合のことを指します)に1ヶ月分の診療行為をまとめた診療(調剤)報酬明細書(レセプトと呼びます)※で請求します。
保険者は、医療費の支払いを行うに当たり、診療行為が保険診療のルール(療養担当規則、診療報酬点数表等)と照らし合わせ、適正であるかどうか、確認をする必要があります。これを「審査」と呼びます。多様な患者に提供される診療行為の審査には、診療科などによって異なる医療の専門知識も必要になります。
審査後、保険診療として認められた医療費(患者が自己負担した額を除く)が診療報酬として支払われます。
医療費の請求を各保険医療機関から多数の保険者にバラバラに行うことは事務負担が大きく、また、受け取る保険者側も処理が煩雑になり支払いの遅れにつながる可能性があります。
そこで、保険者が、審査・支払業務を審査支払機関に委託することにより、保険医療機関は保険者に直接請求することはなく、各都道府県にある審査支払機関(国保の場合は国民健康保険団体連合会)に請求をすることが出来ます。
審査支払機関は保険者に代わって審査を行い、保険医療機関への支払まで実施することから、円滑な医療費の支払いが確保されるとともに、住民はいつでもどこでも安心して医療サービスを受けることができます。